Tento týždeň si pripomíname rastúcu hrozbu v podobe baktérií rezistentných na antibiotiká. V roku 2020 sa v Európe takýmito baktériami infikovalo viac ako 800 000 ľudí. Denne im v Európe podľahne 100 ľudí.
Antimikrobiálne látky sú lieky, ktoré sa používajú na prevenciu a liečbu infekcií u ľudí, zvierat alebo rastlín. Patria sem antibiotiká, antivirotiká, antimykotiká a antiparazitiká. Antimikrobiálna rezistencia (AMR) vzniká, keď mikroorganizmy prežijú napriek tomu, že boli vystavené liekom určeným na spomalenie ich rastu alebo usmrtenie.
Nadmerné používanie a zneužívanie antimikrobiálnych látok sú hlavnými faktormi, ktoré spôsobujú vznik AMR. Antimikrobiálne látky – vrátane antibiotík, antivirotík, antimykotík a antiparazitík – sú lieky, ktoré sa používajú na prevenciu a liečbu infekcií u ľudí, zvierat alebo rastlín.
AMR zvyčajne vzniká takto: (Zdroj: UVZ SR)
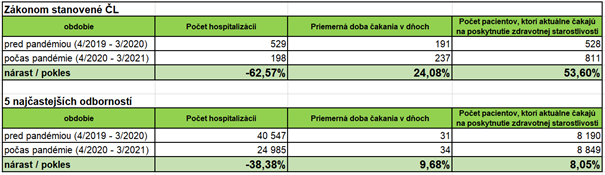
1. Rezistentné baktérie infikujú 800 000 ľudí ročne.
2. V roku 2020 zomrelo v Európe na AMR 100 ľudí denne.
V roku 2020 sa v Európe baktériami rezistentnými na antibiotiká infikovalo viac ako 800 000 ľudí. To vyvoláva ochorenia ako sú napríklad pneumónia, infekcie krvného riečiska a vnútrobrušné infekcie. Podľa OECD sa 70 % infekcií vyskytuje v zdravotníckych zariadeniach. AMR ohrozuje operácie, transplantácie, intenzívnu starostlivosť a zdravie ľudí s oslabeným imunitným systémom, ako sú napríklad onkologickí pacienti, u ktorých môže jednoduchá infekcia spôsobiť smrť. Najzraniteľnejšou skupinou sú detí do 12 mesiacov a dospelí nad 70 rokov. U mužov je tiež väčšia pravdepodobnosť vzniku rezistentných infekcií ako u žien. Niektoré infekcie, ktoré sa v minulosti dali vyliečiť, sú dnes ťažko liečiteľné, či dokonca neliečiteľné. Ak bude antimikrobiálna rezistencia narastať, aj malé zranenia a lokálne infekcie a zákroky budú môcť ohroziť život pacientov.
Boj proti rezistentným baktériám je drahý: vysoké náklady zaťažujú systémy zdravotnej starostlivosti. Odhadované náklady, ktoré pre systémy zdravotnej starostlivosti v Európe vznikajú v dôsledku AMR, predstavujú 1,1 miliardy EUR ročne.
Dlhotrvajúce choroby a úmrtnosť majú priamy vplyv na naše hospodárstva. Antimikrobiálna rezistencia môže narušiť aj obchod s hospodárskymi zvieratami a živočíšnymi produktmi, pretože ovplyvňuje zdravie a životné podmienky zvierat, a tým aj ich produktivitu.
Väčšia antimikrobiálna rezistencia bude mať väčší vplyv na globálny HDP.
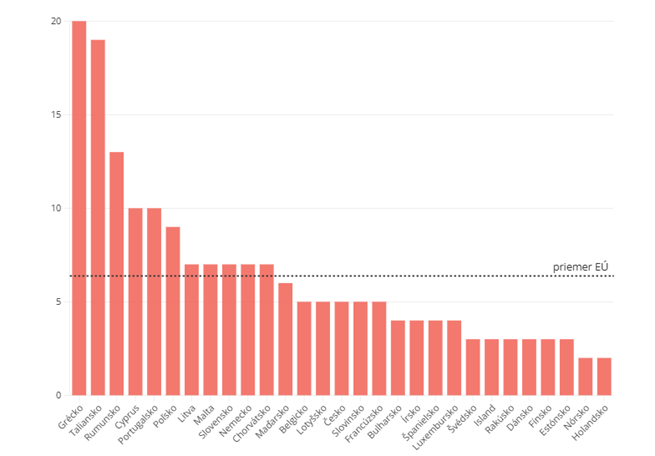
Graf znázorňuje odhadovaný počet úmrtí v dôsledku AMR na 100 000 obyvateľov podľa krajín v roku 2020. (Zdroj: ECDC)
Približne 80-90 % všetkých antibiotík používaných v zdravotníctve je predpisovaných v primárnej starostlivosti, pričom najčastejším dôvodom návštevy zdravotníckeho zariadenia sú respiračné infekcie. Väčšina antibiotík sa používa na liečbu respiračných infekcií, hoci približne 90 % respiračných infekcií je vírusového pôvodu alebo samovoľne odznie. Liečba vírusových a samovoľne odznievajúcich infekcií antibiotikami neprináša pacientom žiadny klinický prospech, ale podporuje rezistenciu na antibiotiká.
Hlavným faktorom, ktorý spôsobuje rozvoj AMR, je nesprávne používanie antibiotík. Odhaduje sa, že 50 % antibiotík je predpísaných zbytočne alebo nesprávne. Aj v dnešnej dobe je bežné, že antibiotiká sú predpisované bez diagnostického potvrdenia bakteriálnej infekcie iba na základe symptómov pacienta. Širokospektrálne antibiotiká sú často používané ako prvá voľba, hoci by mali byť použité iba v nevyhnutných prípadoch.
Rýchle vyšetrenie C-reaktívneho proteínu (CRP) môže viesť k efektívnemu predpisovaniu antibiotík Diagnostická neistota a chybné povedomie o antibiotikách sú kľúčovými faktormi, ktoré vedú k nadmernému užívaniu antibiotík. Na politiku predpisovania antibiotík v rôznych krajinách má vplyv niekoľko faktorov, ako sú kultúrne predstavy o chorobách, socioekonomické faktory a mylné povedomie o antibiotikách. Hlavnou príčinou nadmerného predpisovania antibiotík je však diagnostická neistota lekárov. Často je ťažké odlíšiť vírusové a bakteriálne infekcie a infekcie, ktoré samovoľne odznejú, od tých, ktoré vyžadujú liečbu. Aby sa minimalizovalo riziko pre pacientov, sú antibiotiká podávané len pre istotu. Ak sa diagnostická neistota spojí s požiadavkou pacienta na antibiotiká v dôsledku bežných mylných predstáv o antibiotikách, že antibiotiká môžu vyliečiť vírusové infekcie, stáva sa predpisovanie antibiotík ľahko iracionálnym.
Ako môže každý prispieť k zastaveniu šírenia antibiotickej rezistencie? (Zdroj: ŠÚKL)